Pablo Picasso
Arlequín con copa
(1917)
Óleo sobre lienzo 99 x 100 cm Colección particular |
En otra entrada del blog comentamos la de la figura del arlequín en la Commedia del arte, su representación en la pintura y su característico atributo, el jubón de rombos que ha originado que "arlequinado" sea un sinónimo de un sinfín de cosas que presentan un aspecto romboidal.
En Medicina hay una enfermedad que ha tomado también esta denominación: se trata de la ictiosis arlequín.
Se trata de la forma más grave de la ictiosis congénita, y que se observa al nacer (por eso a veces también se llama neonato arlequín). Frecuentemente es mortal en la etapa perinatal, pues los pacientes rara vez sobreviven más de una semana. El primer caso fue descrito por Hart en 1750 y hasta la fecha son muy pocos los casos que se han observado.
La ictiosis arlequín es un desorden genético de herencia autosómica recesiva, que afecta al gen ABCA12 responsable de la codificación de una proteína esencial para el mantenimiento de la barrera lipídica cutánea. Este déficit provoca múltiples placas de hiperqueratosis que presentan fisuración entre ellas, causando un aspecto parcheado de la piel, que recuerda los rombos del jubón de Arlequín.
La fuerte queratinización de las placas provoca la eversión de los párpados (ectropion) y de los labios (eclabium). También suele haber hipoplasia de los pabellones auriculares y de los huesos nasales, produciendo un aspecto achatado de la nariz. Los dedos de las manos y de los pies también suelen estar muy poco desarrollados.
La piel tensa, que se cuartea fácilmente puede producir transtornos en la respiración normal. La mayoría de estos bebés fallecen en las primeras semanas de vida por sepsis o insuficiencia respiratoria.
Hay otra patología que no hay que confundir con la anterior, el síndrome del arlequín, descrito por Lance en 1988. Se trata de un trastorno del sistema nervioso autónomo muy poco frecuente que consiste en la aparición brusca de enrojecimiento y sudoración de la mitad de la cara provocados habitualmente por el calor, la emoción o el esfuerzo físico. La cara aparece solo roja de un lado, contrastando con el otro, lo que también recuerda en cierto modo, el atuendo del Arlequín. Puede aparecer a cualquier edad.
La ausencia de enrojecimiento y sudoración facial de media cara se debe a una disfunción de la vía simpática colinérgica vasodilatadora y sudomotora del lado afecto. Probablemente la alteración tiene lugar en el hipotálamo o en la médula espinal de T1 a T4 (inervación de cara), preganglionar o postganglionar. En el lado sano, probablemente hay una hiperactividad neuronal compensatoria que acentúa los signos cutáneos que identifican este síndrome.
Aunque los casos del síndrome arlequín suelen ser benignos, se han descrito casos asociados a diversas patologías (disección carotídea, bocio tóxico, tumores, siringomielia, esclerosis múltiple). Por eso debe realizarse siempre una cuidadosa exploración neurológica, ya que puede estar debido a un compromiso de la vía simpática sudomotora y vasoconstrictora del lado contrario, o ser producida por isquemia vascular secundaria a una enfermedad autoinmune o infecciosa.
Bibliografía
M.J Olmos Jiménez, A. González Fernández, J. Valverde-Molina, M.P. Díez Lorenzo. Ictiosis arlequín. Anales de Pediatría 2014; 80 (4): 263.
C.A. Scott, S. Rajpopat, W.L. Harlequin ichthyosis: ABCA12 mutations underlie defective lipid transport, reduced protease regulation and skin-barrier dysfunction. Cell Tissue Res, 2013, 351: 281-288
S. Rajpopat, C. Moss, J. Mellerio, A. Vahlquist, A. Ganemo, M. Hellstrom-Pigg, et al. Harlequin ichthyosis: A review of clinical and molecular findings in 45 cases. Arch Dermatol, 2011, 147: 681-686
En Medicina hay una enfermedad que ha tomado también esta denominación: se trata de la ictiosis arlequín.
Se trata de la forma más grave de la ictiosis congénita, y que se observa al nacer (por eso a veces también se llama neonato arlequín). Frecuentemente es mortal en la etapa perinatal, pues los pacientes rara vez sobreviven más de una semana. El primer caso fue descrito por Hart en 1750 y hasta la fecha son muy pocos los casos que se han observado.
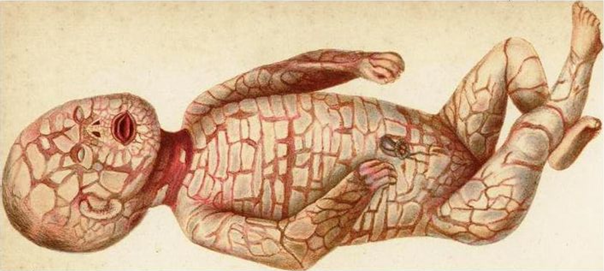 |
| Recién nacido con ictiosis arlequín. El tronco y las extremidades están cubiertos por grandes placas de hiperqueratosis separadas por fisuras, más marcadas en los pliegues. En la cara destaca la raíz nasal plana secundaria a la hipoplasia del hueso nasal, el ectropion palpebral y los labios evertidos. Litografía. s. XIX. |
La ictiosis arlequín es un desorden genético de herencia autosómica recesiva, que afecta al gen ABCA12 responsable de la codificación de una proteína esencial para el mantenimiento de la barrera lipídica cutánea. Este déficit provoca múltiples placas de hiperqueratosis que presentan fisuración entre ellas, causando un aspecto parcheado de la piel, que recuerda los rombos del jubón de Arlequín.
La fuerte queratinización de las placas provoca la eversión de los párpados (ectropion) y de los labios (eclabium). También suele haber hipoplasia de los pabellones auriculares y de los huesos nasales, produciendo un aspecto achatado de la nariz. Los dedos de las manos y de los pies también suelen estar muy poco desarrollados.
La piel tensa, que se cuartea fácilmente puede producir transtornos en la respiración normal. La mayoría de estos bebés fallecen en las primeras semanas de vida por sepsis o insuficiencia respiratoria.
Hay otra patología que no hay que confundir con la anterior, el síndrome del arlequín, descrito por Lance en 1988. Se trata de un trastorno del sistema nervioso autónomo muy poco frecuente que consiste en la aparición brusca de enrojecimiento y sudoración de la mitad de la cara provocados habitualmente por el calor, la emoción o el esfuerzo físico. La cara aparece solo roja de un lado, contrastando con el otro, lo que también recuerda en cierto modo, el atuendo del Arlequín. Puede aparecer a cualquier edad.
La ausencia de enrojecimiento y sudoración facial de media cara se debe a una disfunción de la vía simpática colinérgica vasodilatadora y sudomotora del lado afecto. Probablemente la alteración tiene lugar en el hipotálamo o en la médula espinal de T1 a T4 (inervación de cara), preganglionar o postganglionar. En el lado sano, probablemente hay una hiperactividad neuronal compensatoria que acentúa los signos cutáneos que identifican este síndrome.
Aunque los casos del síndrome arlequín suelen ser benignos, se han descrito casos asociados a diversas patologías (disección carotídea, bocio tóxico, tumores, siringomielia, esclerosis múltiple). Por eso debe realizarse siempre una cuidadosa exploración neurológica, ya que puede estar debido a un compromiso de la vía simpática sudomotora y vasoconstrictora del lado contrario, o ser producida por isquemia vascular secundaria a una enfermedad autoinmune o infecciosa.
Bibliografía
M.J Olmos Jiménez, A. González Fernández, J. Valverde-Molina, M.P. Díez Lorenzo. Ictiosis arlequín. Anales de Pediatría 2014; 80 (4): 263.
C.A. Scott, S. Rajpopat, W.L. Harlequin ichthyosis: ABCA12 mutations underlie defective lipid transport, reduced protease regulation and skin-barrier dysfunction. Cell Tissue Res, 2013, 351: 281-288
S. Rajpopat, C. Moss, J. Mellerio, A. Vahlquist, A. Ganemo, M. Hellstrom-Pigg, et al. Harlequin ichthyosis: A review of clinical and molecular findings in 45 cases. Arch Dermatol, 2011, 147: 681-686
J.W. Lance, P.D. Drummond, S.C. Gandevia, J.G. Morris. Harlequin syndrome: The sudden onset of unilateral flushing and sweating. J Neurol Neurosurg Psychiatry, 1988; 51: 635-642
G. Wasner, R. Maag, J. Ludwig, A. Binder, J. Schattschneider, R. Stingele, et al. Harlequin syndrome-one face of many etiologies. Nat Clin Pract Neurol, 2005; 1 : 54-59
Zabalza RJ, Unanue R. Síndrome Arlequín, una rareza neurológica. 2015; 30 (3): 185-187